作者:金漢強/有勁基因
自2020年初,新冠病毒(SARS-CoV-2)成了家喻戶曉的新聞頭條。看著全世界確診人數不斷攀升,許多生物技術的名詞也開始變成熱門關鍵字。每天下午防疫指揮中心的「確診數」也成了大家心頭的神秘數字。 但到底確診檢測是什麼?怎麼來的?確診檢測的侷限又是什麼?我們現在就一起來了解一下這幾個議題。
什麼是確診檢測?
由於我們對新冠病毒的臨床徵狀仍未完全瞭解,且許多症狀與其他呼吸道疾病又很雷同,因此從臨床表徵來判讀確診並不合適。目前確診檢測的方式是以分子檢測為主,這是因為分子檢測能直接確認病毒是否存在,可以作為確診的判讀依據。
新冠病毒是一種RNA病毒(病毒結構如下圖一所示),其遺傳物質RNA為單股正鏈,包裹在外套膜中。整個病毒基因體約有長三萬個核苷酸,包含了27個蛋白質資訊。其中專供RNA自身利用的「RNA依賴性RNA聚合酶(RNA-dependent RNA polymerase; RdRP)」是病毒複製所需的主要蛋白。新冠病毒另外還有四個重要的結構蛋白:棘狀蛋白 spike glycoprotein (S)、包膜蛋白envelope protein (E)、基質蛋白matrix protein (M)、與核殼蛋白nucleocapsid protein (N)。其中棘狀蛋白會跟位於人類細胞表面的第二型血管收縮素轉換酶(angiotensin converting enzyme 2; ACE2) 受體進行結合,病毒藉此就可以入侵人類細胞了1。
圖一、新冠病毒結構示意圖
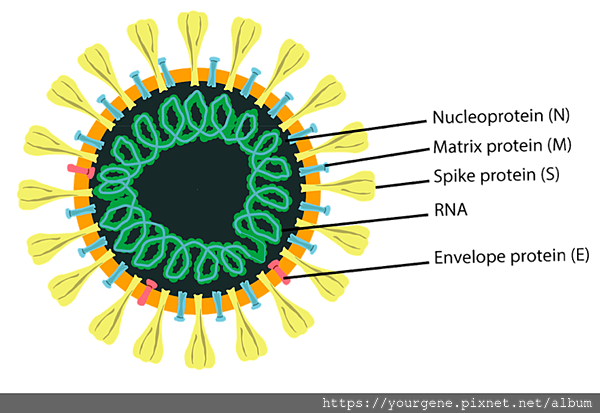
N:核殼蛋白nucleocapsid protein;M:基質蛋白matrix protein;S:棘狀蛋白 spike glycoprotein;E:包膜蛋白envelope protein(圖片來源:Udugama, B., et al. ACS Nano. 2020 Apr; 14 (4):3822-3835)
由於新冠病毒的遺傳物質為RNA,所以RT-PCR(反轉錄聚合酶鏈反應)就成了目前最主要的檢測方式。RT-PCR技術在臨床實驗室早已發展得相當成熟,目前最廣為使用的新冠病毒檢測試劑都是採用RT-PCR技術,包括WHO、歐美與中國的CDC也都推薦採用RT-PCR的檢測。
RT-PCR的基本概念如下圖二,藉由設計出可放大病毒基因片段的引子(Primer),加上反轉錄酶的使用,可將病毒的RNA轉換成cDNA然後大量複製放大,如此一來,即便是微量存在的病毒,也可以被偵測出來。因此RT-PCR檢測技術兼具敏感度與特異性皆佳的優點。
圖二、RT-PCR概念圖
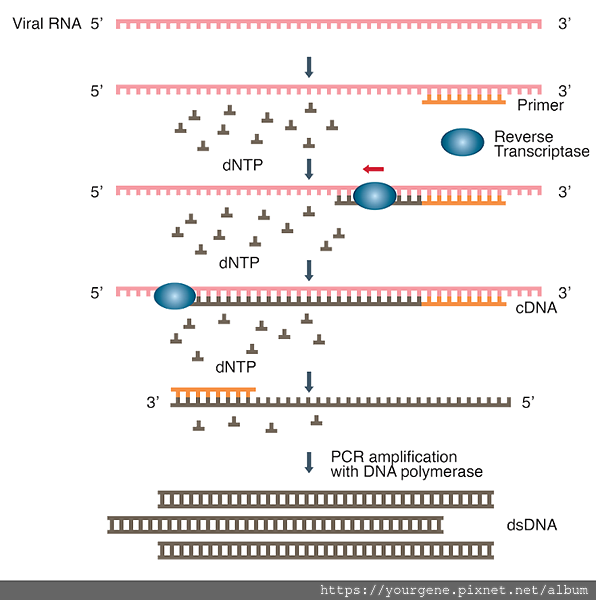
圖片來源:Carter, L. J., et al. ACS Cent. Sci. 2020 Apr;6(5):591-605.
2020年1月10日,新冠病毒的病毒株序列正式在GenBank上公開。自此至今,已有超過一千筆序列出現在公開資料庫中;這些序列的定序多是由Illumina 與 Oxford nanopore系統負責處理的。科學家將新冠病毒的基因體序列資料和過去SARS病毒的相關序列資料進行比對後,找到以下幾個新冠病毒的保守序列(conserved sequence)。
(1) RdRP 基因(the RdRP gene/ RNA-dependent RNA polymerase gene;專供RNA自身利用的「RNA依賴性RNA聚合酶」基因)
(2) E基因(the E gene/ envelope protein gene;包膜蛋白基因)
(3) N基因(the N gene/ nucleocapsid protein gene;核殼蛋白基因)。
然後再依據這些保守序列去設計引子序列(primer)以進行RT-PCR檢測。設計時還得注意避免不小心放大其他病毒(例如跟新冠病毒極為類似的蝙蝠冠狀病毒或別的人類冠狀病毒)的核酸,以確保RT-PCR檢測的特異性。新冠病毒目前常用的引子序列如下表一所示。
表一、新冠病毒引子序列表
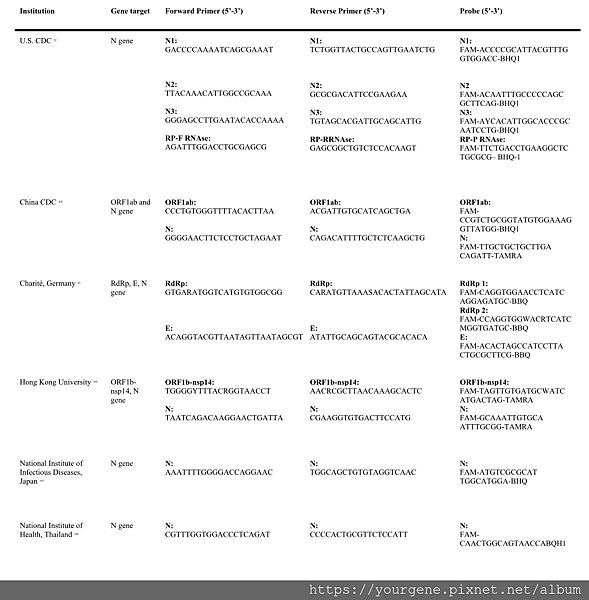
表格來源:Udugama, B., et al. ACS Nano. 2020 Apr; 14 (4):3822-3835.
確定所要使用的引子序列之後,下一步就要調整試劑配方與實驗參數,以進一步優化實驗條件,這包括需確認合適的引子濃度、酵素濃度、反映溫度等等。實驗條件都確認好後,還須選擇合適的品管條件,以確認檢測的可靠性。
檢測表現的評估:
目前各國監管單位已核准使用的各種試劑組大都有良好的測試敏感度與特異性表現,且可提供大家評估比較。不過,關於試劑組的各種引子組合,有部分評估報告顯示,使用位於RdRP基因的引子組合去做檢測,敏感度可能較差3。另有研究指出,RdRP gene引子設計有使用到簡併核酸4 (degenerate nucleotides,可與不只一個核酸進行配對的核酸),由於這不是最佳的核酸配對,所以檢測表現會較差。但隨著檢測需求的持續攀升,目前市面上已有100種以上獲得各國核可的分子檢測產品,其中也不乏針對RdRP基因引子重新設計改善過的產品。
除了敏感度與特異性之外,「檢測的時間」與「方便性」這兩個重要評估指標也經常被討論。由於RT-PCR的檢測時間較長,至少需要2小時到數天之久,這讓許多國家的檢驗驗量能因此受到侷限。雖然也有即時性RT-PCR可採用,但機器體積較大,價格較高,不是所有實驗室都備有此類儀器,所以目前也有許多其他新開發的分子檢測方法被拿來應用在新冠病毒的檢測上。例如恆溫式圈環形核酸增幅法(Loop-Mediated Isothermal Amplification; LAMP)、轉錄媒介增幅技術(transcription-mediated amplification, TMA)、以及CRISPR應用技術(CRISPR-Based Assays)2等等這些新型快篩技術,即使在沒有特殊儀器輔助的實驗環境下進行,也不會降低檢測的敏感度與特異性,還能讓分子檢測時間縮短到1小時之內,甚至有潛力發展成為能在病人照護單位就地提供的「床邊檢測(Point-of-care testing)」,非常方便。
檢測侷限與展望:
由於新冠病毒的傳染機制與病理機轉尚有未明之處,有些讓大家感到困惑的問題,例如:病患三採陰後轉陽、居家隔離二採陰後又轉陽等等,目前的檢測方法也仍無法解決。我們相信類似這些問題的部分原因是由於檢體採樣方面的侷限,不同的檢體採樣方式及採樣部位都有可能會導致不同的檢測結果;因此已有許多討論在比較不同採檢方式的差異,不過目前科學證據仍不足以判斷哪一種採檢方式才能正確到可避免偽陰性的產生5。
在台灣已經多日「嘉玲」的情形下,國內疫情似乎已經達到某種程度的緩解了;但是別輕忽,事實上仍有許多考驗在前。在國際疫情尚未停歇之時,要如何開放邊境?如果所有人進入國內都需要進行居家檢疫14天,這會造成商務上的巨大障礙。假如能將床邊檢測或快篩的費用降低,讓分子檢測大量普及化,商務客在臺灣居家檢疫期間是否就有可能在想出門之前先做檢測,檢測為陰性(代表病毒量低,傳染機率小)之後,就可允許外出?或許這可以作為有志發展新冠病毒檢測的單位努力的方向!
參考文獻
1. Udugama, B., Kadhiresan, P., Kozlowski, H.N., et al. Diagnosing COVID-19: The Disease and Tools for Detection. ACS Nano. 2020 Apr;14 (4):3822-3835. Retrieved from https://doi.org/10.1021/acsnano.0c02624
2. Carter, L.J., Garner, L.V., Smoot, J.W., et al. Assay Techniques and Test Development for COVID-19 Diagnosis. ACS Cent. Sci. 2020 Apr;6(5):591-605. Retrieved from https://doi.org/10.1021/acscentsci.0c00501
3. Kim, S., Kim, D.M., & Lee, B. Insufficient sensitivity of RNA dependent RNA polymerase gene of SARS-CoV-2 viral genome as confirmatory test using Korean COVID-19 cases. Preprints. 2020 Feb;2020020424. Retrieved from https://doi.org/10.20944/preprints202002.0424.v1
4. Vogels, C.B., Brito, A.F., Wyllie, A.L., et al. Analytical sensitivity and efficiency comparisons of SARS-COV-2 qRT-PCR primer-probe sets. Preprint medRxiv [Internet]. 2020 Apr. Retrieved from https://www.medrxiv.org/content/10.1101/2020.03.30.20048108v1
5. Carver, C., & Jones, N. (2020, Mar 26). Comparative accuracy of oropharyngeal and nasopharyngeal swabs for diagnosis of COVID-19. Centre for Evidence-Based Medicine, Nuffield Department of Primary Care Health Sciences, University of Oxford. Retrieved from https://www.cebm.net/covid-19/comparative-accuracy-of-oropharyngeal-and-nasopharyngeal-swabs-for-diagnosis-of-covid-19/





 留言列表
留言列表 {{ article.title }}
{{ article.title }}
